身体を打って痛めることでおきます。
打撲による主な損傷部位は皮下組織と筋肉です。
「すり傷」や「切り傷」のことです。
傷から出血して、皮下に貯留する場合は腫れることがあります。
組織の損傷が大きいと、血行障害から組織の壊死を起こすこともあります。
処置をせずにそのまま治ることもありますが、汚れていると傷から細菌が入って感染することもあります。出血を抑えるためにも縫合することがあります。包丁などで指を切った場合に腱が損傷していることもあり注意が必要です。
関節が許容範囲を超えてひねることで周囲の組織を傷めます。関節周囲の軟骨、靭帯、腱、皮下組織などが腫れて痛みます。症状は患部の痛み、腫れ、熱感、内出血、圧痛などです。
骨と骨をつなぐ関節が外れてしまうことです。
症状は、関節部の痛み、腫れ、変形などです。
早期に元の位置に戻すことが重要ですが、部位によっては簡単には戻せないことがあります。一時的に眠る麻酔薬が必要な場合や全身麻酔による手術が必要となることもあります。時間が長く経過している場合も戻すことが困難となります。
骨が完全に折れてずれる(転位する)場合やずれのない場合などあります。
完全に骨が折れずに、ひびの状態も骨折であり、痛みがあります。
症状は患部の痛み、腫れ、内出血、患部を押したときの痛み(圧痛)、骨折部が動く音(轢音:れきおん)、変形などがあります。
傷のない場合や傷と骨折部がつながってない場合は閉鎖性骨折、傷と骨折部がつながっている場合は開放骨折といいます。骨折がある程度固まるのが4〜6週間ですが、完全に癒合するのは早くても2、3ヶ月以降となります。
一般的な外傷の応急処置はRICEです。Rは安静(Rest)、Iは冷却(Ice)、Cは圧迫(Compression)、Eは挙上(Elevation)です。
傷の場合は水道水などでよく洗浄し、出血する場合はガーゼやきれいな布などで圧迫します。なるべく患部を挙げておきます。
パンフレット『スポーツ損傷シリーズ3 スポーツ外傷の応急処置』より。
スポーツを始め、外傷の緊急処置の基本です。

損傷部位の腫脹(はれ)や血管・神経の損傷を防ぐことが目的です。
副子やテーピングにて、損傷部位を固定します。
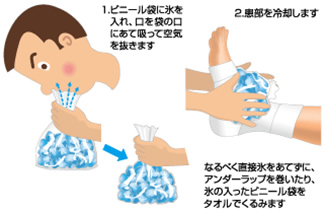
二次性の低酸素障害による細胞壊死と腫脹を抑えることが目的です。
ビニール袋やアイスバッグに氷を入れて、患部を冷却します。
15~20分冷却したら(患部の感覚が無くなったら)はずし、また痛みが出てきたら冷やします。
これを繰り返します(1~3日)。
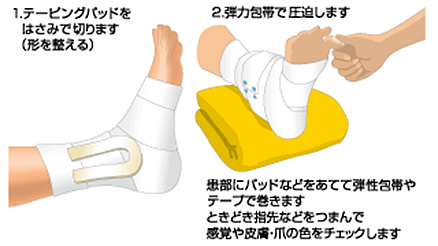
患部の内出血や腫脹を防ぐことが目的です。スポンジやテーピングパッドを腫脹が予想される部位にあて、テーピングや弾性包帯で軽く圧迫気味に固定します。
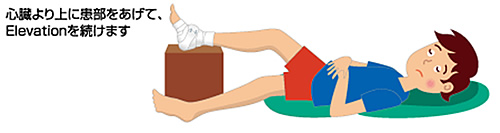
腫脹を防ぐことと腫脹の軽減を図ることが目的です。
損傷部位を心臓より高く挙げるようにします。
骨折後に変形することがあります。軽度の変形は特に問題ないのでそのままとなります。関節に及ぶ外傷の場合に将来的に軟骨がすり減りやすく変形性関節症が起こりやすくなります。小児の成長軟骨(骨端線)の損傷の場合にも骨がなくなったり短くなったり変形することがあります。
保存治療(手術をしない治療)後や手術後でも経過によって骨のつきが悪い(偽関節)場合には偽関節手術が必要となることもあります。この場合、骨盤などから骨を採って骨折部に移植することもあります。骨折の治りを早める超音波や電気刺激などを行う場合もあります。
手術を行ったあとに細菌が繁殖してしまうと創部が赤くはれたり、熱がでたり、膿みがたまったりすることがあります。洗浄する手術を繰り返したり、抗生物質の点滴を行って治療します。金属などが入っている場合は抜去してしまわないと治まらないこともあります。
小さい骨ではあまり重大になることはすくないですが、大腿骨や骨盤などの大きな骨が折れた場合は貧血が強くなることがあります。輸血や血液製剤などが必要となることもあります。
下肢の骨折や固定、臥床安静、脱水などにより、血流が滞ると血の固まり(血栓)ができてしまうことがあります。血流にのって肺や脳などにつまると、肺塞栓や脳梗塞となることがあります。弾性包帯やストッキングなどをしたり、できるだけ動かせるところは動かしたり、リハビリを積極的に行うことで予防します。
鎖骨は胸上方の左右に一対ずつある骨で外観から容易に確認できます。
鎖骨骨折は、全骨折中約10%を占めるほど多い骨折のひとつです。
ズレが大きいと外観から骨折がわかることもあります。
治療はまず胸を張る姿勢をすることで骨折部のズレを整復した後に鎖骨バンドなどによって固定が行われます。臥床時は背部に枕などを入れて胸を張った姿勢を保つことも有用です。骨折部のズレが大きい場合や、骨が外に飛び出すような場合は手術が行われます。手術をしてもしなくても骨がつくまでには最低4~12週を要します。
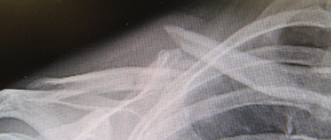
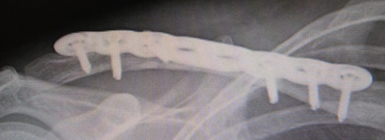
外傷による肩関節脱臼は、ラグビー、アメフトなどのコンタクトスポーツに多く、前下方脱臼がほとんどです。脱臼を繰り返すことで軽微な外力でもおこるようになり、スポーツ活動だけでなく、寝返りのような日常動作でも脱臼が起こりやすくなります。これを反復性肩関節脱臼と呼びます。肩関節は反復性脱臼が最も多くみられる関節で、一度脱臼を起こすと、その後は脱臼しやすくなります。初回の肩関節脱臼の年齢が若いと反復性脱臼に移行しやすいと言われています。10歳代に初回脱臼したものは、80~90%が再発するといわれています。
まず無麻酔で整復を試みますが、その際には脱力することが最も重要です。整復できない場合は麻酔をかけて再度試みます。それでも整復できない場合は手術となることもあります。初回脱臼の場合は三角巾とバンドでの固定を3週間程度行います。リハビリで可動域訓練や筋力訓練を行います。その後も日常生活あるいはスポーツ活動において脱臼を繰り返し、そのために活動が制限される場合は手術が必要です。手術ははがれた軟部組織を元の位置に縫いつける方法や、骨や腱で補強する方法などがあります。肩甲骨の線よりも後ろで手を使わないようにしたり、後ろに手をついて起きあがったりしないことが再脱臼予防として重要です。物を取るときは、身体を回して体の前で取るようにした方がよいです。
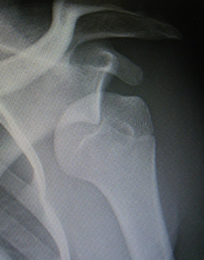
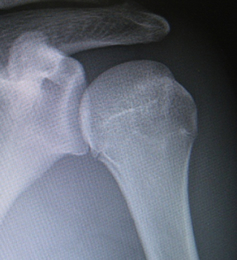
上腕骨近位部とは、腕の骨の肩関節近くの部分です。上腕骨近位端骨折は、若い人ではスポーツや交通事故などの強い外力によって生じ、小児では骨端線(成長線)を含んで損傷する場合もあります。高齢者では転倒などの軽い外力で生じることが多く、骨粗鬆症による骨折の一つです。転位のない骨折は、保存的治療の適応であり、三角巾やバンドなどで固定します。固定期間中も手指の腫れを軽減させるため、手指の運動を積極的に行います。痛み、腫れの軽快に応じて、可動域訓練を開始し、3〜4週間は固定を行います。ズレが大きい場合や早期社会復帰の目的で手術が必要となることもあります。痛みを早期に軽減させること、変形治癒を減らすこと、肩関節の機能をできるだけ受傷前に近づけることを目的に手術を行います。手術方法は、骨の中に芯棒の様な金具を入れる髄内釘や板状の金具であるプレートなどを使用します。重症の場合には、人工骨頭置換術が行われる場合もあります。肩関節は、拘縮といって硬くなりやすい関節なので、保存的治療、手術的治療ともに、早期にリハビリ(可動域訓練)を開始することが大切です。
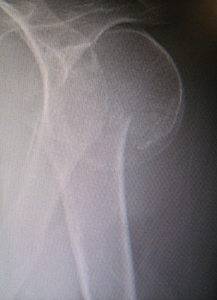
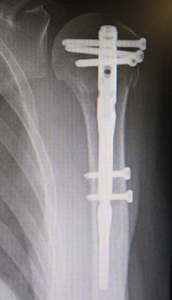
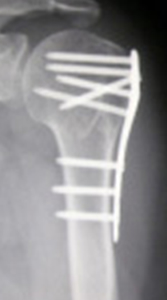
肘頭は、肘の関節の後方に存在し、肘の頂点の部分です。肘頭骨折は、転んで肘をぶつけた、転んだ時に手をついたなどの原因で生じます。治療は、ズレがない場合は、腕から手までの長いギプスやシーネを巻いて、3〜4週間の固定を行います。ズレが大きい場合は手術が必要です。鋼線や細い針金を巻いて固定する方法が多く行われます。粉砕が強くバラバラな場合に、板状のプレートやネジなどの金属を用いて固定することもあります。ギプスを外した後や手術後は肘の可動域訓練などのリハビリを行います。
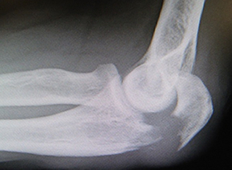
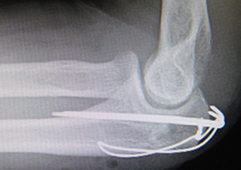
手首にある太い方の骨の骨折です。転倒して手をついたときなどに起こる骨折で、高齢者の場合は骨粗鬆症によって起こる骨折の一つです。ズレが少ない場合はギプスやシーネで3〜5週間の固定を行います。ズレが大きい場合でも引っ張ってズレを整復して安定する場合は同様の固定を行います。ズレを整復しても整復できない場合や不安定な場合には手術が必要です。板状の金属であるプレートで固定することが多いです。この骨折では変形したまま骨が固まり(変形治癒)、機能障害を残すことがあります。また、あとになって手指の腱(すじ)が切れたり、手指の先が痺れる手根管症候群という神経の障害を発症したりと、合併症がおこることもあります。
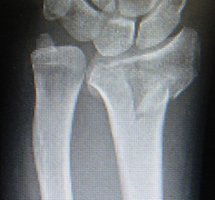
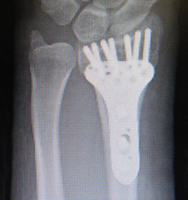
舟状骨とは手首の中にある小さな骨の1つで、ちょうど船の形をしているのでこのような名前が付けられています。転倒して手をついたときに骨折することがあります。腫れが強くなく、骨折のずれが小さい場合は疼痛もあまり強くありません。そのため病院を受診しなかったり、病院でレントゲン検査を受けても骨折が見つからないことがしばしばあります。しばらくしてから再検査をして、レントゲンに骨折線が現れて診断がつくといった患者さんも多くみられます。またMRIを撮影して診断がつくこともあります。舟状骨骨折は骨がつきにくい骨折の1つです。手術やギプス固定を長期間行っても骨癒合が得られない場合も少なからずみられます。ズレがない場合はギプス固定を6週間程度行います。手術の場合は金属のネジを入れて固定します。長期間のギプスを巻くよりも、手術をすることで日常生活の制限を最小限にとどめることができるために、手術は積極的に勧める治療方法です。ズレが大きい場合や時間がたってから判明した場合は大きな手術創が必要となったり、骨移植などが必要となることもあります。
上腕骨顆上骨折は主に小児に生じる肘の部分の骨折で、小児の肘の骨折の中では、過半数を占めて最も頻度の高い骨折です。受傷原因は、90%以上が転落や転倒の際に肘を伸ばして手をついて受傷します。
ときに骨折部のずれが大きいと神経の損傷(しびれや麻痺)や血管が傷つくことがあり、治療が大掛かりになります。骨折のずれが小さければ、ギプスやシーネを4〜6週間固定します。骨折のずれが中等度の場合には、ずれを戻した上で、ギプス装着します。ズレの大きさによっては入院して全身麻酔をかけ、皮膚の上から鋼線を刺す手術(経皮鋼線固定術)が行われます。ずれが戻りにくい場合は皮膚を大きく切開して骨のずれを戻して鋼線を刺す手術が行われることがあります。また頻度は少ないのですが、ずれた骨が動脈や神経を直接圧迫したり、著しく腫れた筋肉が押しつぶしたりして、血流障害や神経麻痺を起こすことや、のちに変形して障害を残すこともあります。
脊椎圧迫骨折は背骨の四角い椎体がつぶれて三角形や扁平になったものです。
骨粗鬆症による骨折の一つで、高齢者が転倒し尻餅をついたときに起こることが多いです。また布団などの重いものを持ったりしたときや、畑作業や草むしりなどの作業でも生じることがあります。また知らず知らずのうちに起こってしまい、“いつの間にか骨折”と呼ばれることもあります。痛みが強くて動けない場合もありますが、一旦立ち上がればあまり痛くなく、歩行可能なこともあります。骨折の変形が少ないとレントゲンでもはっきりしないことがあり、MRIにより診断することも多いです。椎体の後方部にまで骨折が及ぶと破壊が高度ですので、痛みが強く、ときに足がしびれたり動きにくくなったり、尿が出にくくなったりする麻痺が生じることもあります。
また、時間が経過しても、骨折が治らないため背骨が高度に変形することがあり、このときも麻痺が生じることがあります。治療の基本は保存治療です。オーダーメイドで作成したコルセットを使用して固定します。骨折の程度によってはギプスを身体に巻いたりします。当院では1〜2週間の臥床安静後に徐々に起き上がって、立位訓練や歩行訓練を行います。約4〜6週間程度で退院することが多いです。畳の上よりむしろ立ち上がりやすいベッドでの生活を勧めています。圧迫骨折を起こすと次々と圧迫骨折を起こすリスクが高くなります。そのため、再び骨折しないようにするため骨粗鬆症の検査を行い、治療薬を内服して骨を強くすることも非常に重要なことで, 背骨だけでなく他の部位の骨折予防にもなります。
骨盤骨折には交通事故のように大きな外力外傷によって生じる骨折と主に成長期のスポーツ外傷によって生じる筋肉の付着部が裂離する裂離骨折があります。
また近年高齢者が増加するに従い、骨粗鬆症のある高齢者に軽微な外傷で骨折する脆弱性(ぜいじゃくせい)骨折が増加しています。恥骨や坐骨骨折などが多いです。ベッド上の安静を2~4週間行い、その後徐々に離床して行っていくことが一般的ですが、転位(ずれ)が大きい場合や疼痛が強い場合には手術療法が選択されることがあります。
成長期の骨盤には骨端線(成長軟骨)が残っているため、短距離走、ハードル競技や走り幅跳び、ボールを蹴る時などで筋肉の急激な収縮により力学的に弱い骨端線の部分に裂離骨折がおきます。上前腸骨棘裂離骨折、下前腸骨棘裂離骨折、坐骨結節裂離骨折などがあります。治療は保存療法が一般的で、急性期に筋肉の緊張が和らぐ肢位で安静にして、2週ころより松葉杖歩行を開始していきます。骨片が大きい場合や、転位が大きい場合に手術療法を行うことがあり、その場合は全身麻酔で小さな皮膚切開を加えてスクリューで骨片を固定します。保存療法、手術療法のいずれの治療法でも、受傷後2~3ヶ月ころに骨癒合がおき、スポーツ復帰が可能となります。
下前腸骨棘裂離骨折
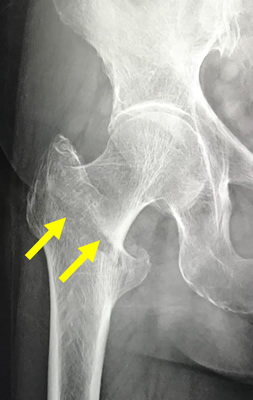
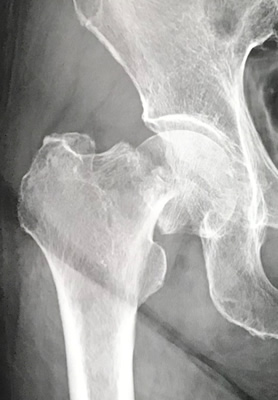
脚の付け根の股関節(こかんせつ)の一部で、大腿骨のくびれた部分である頚部(けいぶ)の骨折です。高齢者では、転倒などの比較的軽微な外力で骨折を起こしてしまいます。骨粗鬆症によって起こる骨折の一つです。高齢女性に好発します。
ズレが大きい場合は非常に癒合しにくいという特徴があります。また、頚部骨折をおこした時に栄養血管が損傷を受けると骨頭の部分が壊死(えし)をおこして(骨頭壊死)、最悪の場合には骨頭がつぶれてくることがあります。骨折のために長期臥床を強いると、褥創を作ってしまったり、肺炎を生じたりという合併症も発生しますし、寝たきりの状態になってしまいます。そのため治療はなるべく手術を行い、ベッドからはなれてリハビリを進めやすくするというのが一般的です。大腿骨頚部骨折の手術は,骨接合術と人工骨頭置換術という2つの治療法のいずれかが行われることが多いです。
骨接合術というのは骨を金属などの器具で固定して、折れた部分をくっつける手術です。人工骨頭置換術は、骨をくっつけることが困難と判断された場合に行います。骨頭を切除して、そこを金属の人工物で置き換える手術です。大きくずれている場合には人工骨頭置換術、あまりずれていない場合には骨接合術を選択します。早期からの起立・歩行をめざした訓練が必要であり、手術翌日から車いすに乗り移ることを目指します。受傷した患者さんは骨粗鬆症であり、反対側の骨折を生じるリスクが高いために、骨粗鬆症の治療を行います。
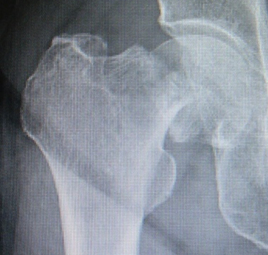
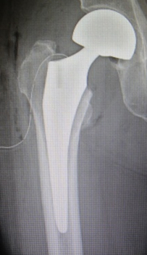
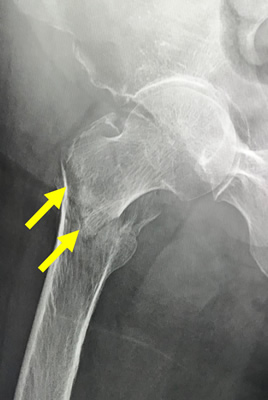
大腿骨頚部より外側の部分の骨折です。高齢者の骨粗鬆症による骨折の一つです。骨折してしまうと寝たきりの状態になってしまいます。そのため治療はなるべく手術を行い、ベッドからはなれてリハビリを進めやすくするというのが一般的です。治療は骨接合術が一般的に行われます。
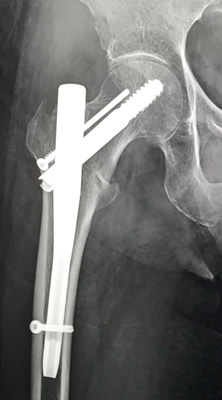
ずれた骨折部をできるだけもとの形状に近づけて,金属の器具で固定する手術が一般的です。太いネジや大腿骨の外側にプレート(板)を当てる手術や大腿骨の管腔(髄腔)内に太い芯棒(髄内釘)をいれてネジで固定する手術が標準的な固定方法です。早期からの起立・歩行をめざした訓練が必要であり,手術翌日から車いすに乗り移ることを目指します。受傷した患者さんは骨粗鬆症であり、反対側の骨折を生じるリスクが高いために、骨粗鬆症の治療を行います。
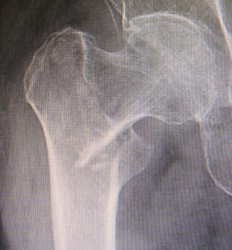
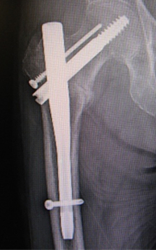
膝蓋骨は、膝の前にあり、一般に「膝のお皿の骨」と言われている丸い骨の事です。 この膝蓋骨は、筋肉の腱がくっついており、膝の曲げ伸ばし運動を効率良く行うため重要です。膝蓋骨骨折は、転んで膝をぶつけた、階段などの角に膝をぶつけた、或いは膝の上に物が落ちて来て当ったなどの原因で骨折します。
膝蓋骨が骨折すると、大腿四頭筋腱と膝蓋腱という筋腱によって引っ張られ、骨折部が引き離されていきます。治療は、手術を行わない保存的治療と手術を行う外科的治療の2つがあります。ズレがない場合は保存治療を行います。長いギプスを巻いて固定したり、装具という特殊な固定具をつけたりして、約1ヶ月程度固定します。
その後、膝の曲げ伸ばしのリハビリテーションを開始していきます。ズレが少なくても早めに動かした方がよい場合やズレが大きい場合は手術を行います。小さな骨のカケラによる骨折が多いので、細い針金を巻いて固定する方法が良く行われています。手術後は、早期に膝の曲げ伸ばしや歩行する訓練が出来でき、リハビリテーションの期間も短縮出来る長所を持っています。
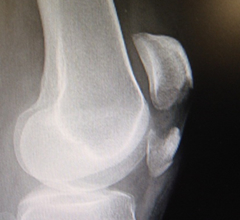
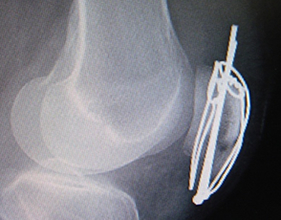
足関節(足首)捻挫のほとんどは、足関節を内側に捻って生じます。足関節外側の靭帯(前距腓靱帯)が損傷します。外くるぶし(外果)の前や下に痛みがあり、腫れます。また押さえると、痛みます。スポーツ中や、歩行時でも段差などで生じることがあります。初期のアイシングや挙上が重要です。X線(レントゲン)写真で、骨折の有無を確認します。腫れの状況に応じてギプス固定をして、痛みに応じて荷重歩行を行います。損傷の度合いに応じて1~3週間の固定をすることがあります。特に初回捻挫であればのちの不安定性を防ぐためにもしっかり固定をした方がよいと考えます。
足関節骨折(足首のくるぶしの骨折)は、足首を強くひねったときに起こる骨折です。
脚の骨折で最も頻度の高い骨折です。この骨折は関節内骨折のため、治療の目的は足関節の骨のずれを元に戻すことです。将来的に足関節が不安定となり、痛みが残ったり関節軟骨が傷んでしまう変形性関節症へと移行することがあります。ずれの無い骨折のみ保存的治療(ギプス固定など)が約4〜6週間程度行われますが、多くの場合手術的治療が必要になります。手術の場合は骨折した骨を元の位置に戻して足関節を動かしても骨がずれないようにネジや板状のプレートで固定します。針金を使うこともあります。関節内の軟骨の状態を関節鏡というカメラを入れて確認することもあります。手術後は早い時期から、足の関節を動かす練習を行います。状況に応じてシーネ固定(半分のギプスのような固定)をすることがありますが、その場合でもできる範囲で足関節や足指は動かします。骨折の状態によって異なりますが、約4週間前後で徐々に足をつけて荷重歩行を行います。
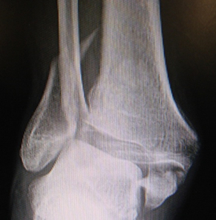

ほとんどの症例が高所よりの転落や階段を踏み外すことによって生じます。踵骨全体像も押しつぶしたようになり、疼痛や扁平足などにより歩行障害を残すことがあり、治療に難渋する骨折のひとつです。治療後も痛みや違和感など何らかの症状が残ることが少なくない骨折です。保存治療はシーネやギプス固定をして4〜6週後、徐々に荷重歩行を行います。手術は板状のプレートを使用する方法とスクリューとピンのみを用いた固定法があります。術後4〜6週から装具をして部分荷重を開始し、10〜12週くらいで全荷重歩行が可能となることが一般的です。手術をしてもしなくても骨の完全な癒合は2、3ヶ月以降となります。
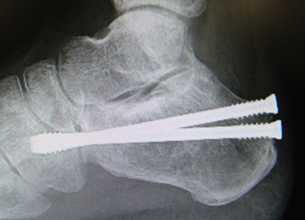
高齢になると足腰が弱くなって転倒しやすくなるうえに、骨粗しょう症のため骨が脆くなってきます。そのため脚(あし)の付け根を骨折するリスクが高くなってきます。全国で毎年およそ11万~12万人の人が大腿骨近位部骨折を受傷すると推定されています。そのうち立った高さからの転倒によるものが80%近くを占めており、転倒の予防が非常に重要です。
脚の付け根の骨折ですから、当然痛くて歩けません。身をよじったり起き上がることも困難となるので、放置すれば寝たきりになってしまうことになり、全身状態が衰えて肺炎・肺塞栓・褥創・食欲不振・認知症など様々な合併症を引き起こす可能性があります。すなわち大腿骨近位部骨折は命にかかわる骨折なのです。早く起き上がれるようにすることが何よりも重要ですから、治療法は手術が原則となります。日本整形外科学会が毎年行っている全国調査では、手術を行った例が約 95% を占めています。
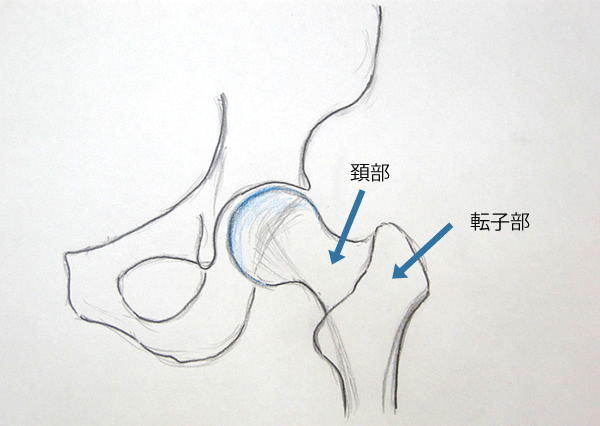
簡単な解剖の勉強をしておきましょう。大腿骨の先端部は丸くなっており表面を軟骨が覆っています。この部分を頭になぞらえて骨頭(こっとう)と呼びます。頭の下の部分は首になぞらえて頚部(けいぶ)と呼ばれます。その下は大転子と小転子と呼ばれる突起のある部分であり、転子部と言います。大腿骨近位部骨折は、頚部の骨折 すなわち大腿骨頚部骨折と、転子部の骨折 すなわち大腿骨転子部骨折に大きく分けられます。
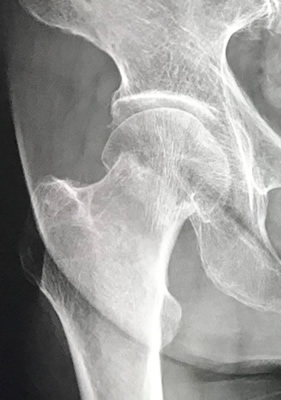
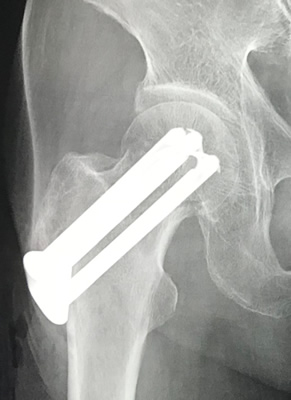
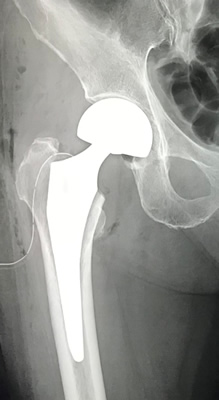
前者(大腿骨頚部骨折)は骨がつきにくい、また骨がついても骨頭壊死のリスクがあるという特徴を持っています。骨頭を栄養する血管が丁度骨折部で ちぎれたり よじれたりして、血行障害を起こしやすいからです。このため骨折部のズレが大きい場合には、骨癒合を断念して人工骨頭で置換するという手術を行います。ズレが少ない場合には、スクリューや特殊なピンを利用して骨折部を固定するという手術が選択されます。後者(すなわち大腿骨転子部骨折)は骨がつきやすいと言う特徴があるため、プレート&スクリューや髄内釘を利用して骨折部を固定するという手術が行われます。
いずれにしても、手術によって早期に離床(起き上がる・立つ・歩く)が可能となり、リハビリテーションを積極的に進めていくことが可能となります。手術には高齢者ゆえの合併症やリスクも否定できませんが、「命にかかわる骨折」であることを踏まえて、多少のリスクがあっても敢えて手術に踏み切ることが多いようです。手術するか否かについては、主治医の先生とよく相談されて決断するとよいでしょう。